Занятие №1 в Школе артериальной гипертензии
19 Июн 2019, Автор: nach-it Артериальная гипертония – широко распространенное в мире заболевание. В России артериальной гипертонией страдают свыше 40% мужчин и женщин. Растет смертность от осложнений артериальной гипертонии. Так, в России заболеваемость и смертность от такого грозного осложнения артериальной гипертонии как мозговой инсульт остаются одними из самых высоких в мире. Вместе с тем осведомленность наших пациентов о симптомах и осложнениях этого заболевания недостаточна для его раннего выявления.
Артериальная гипертония – широко распространенное в мире заболевание. В России артериальной гипертонией страдают свыше 40% мужчин и женщин. Растет смертность от осложнений артериальной гипертонии. Так, в России заболеваемость и смертность от такого грозного осложнения артериальной гипертонии как мозговой инсульт остаются одними из самых высоких в мире. Вместе с тем осведомленность наших пациентов о симптомах и осложнениях этого заболевания недостаточна для его раннего выявления.
Недостаточная информированность об артериальной гипертонии приводит к недооценке тяжести этого заболевания, к низкой обращаемости за помощью к врачам на ранней стадии болезни, когда еще можно избежать серьезных осложнений. Все это вместе, к сожалению, приводит к недостаточно эффективному лечению: нормализовать уровень артериального давления удается только у 17% женщин, страдающих этим заболеванием, а у мужчин этот показатель еще ниже – менее 6%!
Поэтому, чтобы победить болезнь, необходимо иметь знания о причинах ее возникновения, проявлениях и способах борьбы с нею.
Повышение уровня артериального давления – основное проявление артериальной гипертонии. Однократное повышение артериального давления после эмоционального перенапряжения, тяжелой физической работы и некоторых других воздействий еще не означает, что развилась артериальная гипертония. Только при устойчивом и продолжительном повышении артериального давления врачи говорят о заболевании артериальной гипертонией. Артериальная гипертония – хроническое заболевание.
Артериальное давление характеризуется двумя показателями: верхнее − систолическое давление определяется усилием, с которым при сокращении сердца кровь давит на стенки крупных артерий. Нижнее − диастолическое артериальное давление соответствует расслаблению сердца, когда напор крови внутри артерий уменьшается.
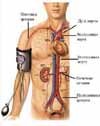
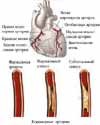
Для понятия механизма развития артериальной гипертонии необходимо представлять строение сердечно-сосудистой системы.
|
|
Существуют два основных механизма повышение артериального давления: увеличение сердечного выброса и повышение периферического сопротивления сосудистого русла. Очень важно для врача установить , какой из механизмов преобладает у каждого конкретного пациента, что определит тактику адекватной медикаментозной терапии, направленной на снижение сердечного выброса и/или уменьшение общего периферического сопротивления.
О наличии артериальной гипертонии свидетельствует уровень артериального давления 140\90 мм рт.ст. и более.
Эти пределы применимы ко взрослым людям обоих полов.
У большинства больных (90-95%) артериальная гипертония является первичным заболеванием, которое получило в нашей стране название “гипертоническая болезнь”, а за рубежом именуется “эссенциальной гипертонией”.
При гипертонической болезни повышение артериального давления не связано с первичным повреждением каких-либо органов. Важная роль в развитии гипертонической болезни отводится перенапряжению основных нервных процессов. Гипертоническая болезнь – хроническое заболевание. Длительное повышение артериального давления в результате сложных изменений в организме приводит к нарушению регуляции работы сердца и повышению толщины гладкой мускулатуры сосудов, их спазму, что в свою очередь, ведет к нарушению питания таких важных органов как мозг, сердце и почки.

По уровню артериального давления (АД) выделяют 3 степени гипертонической болезни:
- 1 степень(мягкая гипертония) – АД 140-159 / 90-99 мм.рт. ст.
- 2 степень(умеренная) – АД 160-179 / 100-109 мм. рт. ст.
- 3 степень(тяжелая) – АД равное или превышающее 180/110 мм. рт. ст.
1 степень гипертонической болезни, именуемая также “мягкой” формой, отнюдь не является безобидной. Эта форма болезни является наиболее распространенной: ею страдает около 70% пациентов и именно у таких больных риск развития мозговых инсультов увеличивается в 2-4 раза по сравнению с риском у лиц с нормальным артериальным давлением.
Поэтому, к 1 и 2 степени гипертонической болезни отношение должно быть бдительным и не менее серьезным, чем к 3 степени.
Нередко при 1 и 2 степени гипертонической болезни пациенты недооценивают серьезность заболевания, не знают, на какие субъективные ощущения следует обратить внимание. Болезнь постепенно прогрессирует. Сначала наблюдается лишь наклонность к повышению артериального давления, повышение его может быть нестойким, но со временем, если болезнь не лечить, артериальное давление становится весьма устойчивым и вызывает тяжелые нарушения состояния внутренних органов.
Как уже упоминалось, наиболее частой причиной артериальной гипертонии является гипертоническая болезнь. Однако, у некоторых больных артериальная гипертония является следствием заболевания ряда органов, т.е. повышение артериального давления − вторичное проявление на фоне изначального поражения почек (например, при их воспалении), артерий, кровоснабжающих почки (при их сужении), а также при расстройстве функций некоторых эндокринных органов (надпочечников, щитовидной железы). Такая форма артериальной гипертонии носит название симптоматической или вторичной. Выявление истинной причины заболевания и правильное лечение может в таких случаях привести к полному выздоровлению и нормализации артериального давления.
Для своевременного выявления артериальной гипертонии необходимо знать, каковы ее проявления, или, как говорят врачи, симптомы.
Наиболее характерны для повышенного артериального давления проявления со стороны центральной нервной системы и сердца. Частые невротические симптомы – это головная боль, быстрая утомляемость, нервозность, возбудимость, плохой сон. Следует также помнить, что при повышении артериального давления могут возникать носовые кровотечения, поэтому, если они повторяются, обязательно надо измерить артериальное давление и обратиться к врачу.
При длительном течении заболевания возникают изменения со стороны сердца, которые проявляются приступами боли в области сердца, учащенным сердцебиением, нарушением ритма работы сердца, одышкой. Развивается сердечная недостаточность.

Головная боль при повышении артериального давления носит пульсирующий или сжимающий характер («сжатие тисками») в затылочной области или лобно-височной области.
Однако, бывает и так, что больные даже с высоким артериальным давлением не ощущают головной боли и чувствуют себя хорошо, что затрудняет выявление заболевания. Это зависит от особенностей психологического склада человека и от постепенной адаптации к болезни.
Поэтому, следует быть внимательным к своим ощущениям, но полагаться только на них нельзя: регулярное обращение к врачу и контроль артериального давления позволит вовремя выявить артериальную гипертонию и своевременно начать лечение.

Подготовила: Зам. главного врача ГАУЗ КО АСГБ М.П.Медуха.
Тел. (838453) 5-24-76.
Использованы рекомендации РМОАГ
(Российского медицинского общества по артериальной гипертонии)
ДОЛГОЖИТЕЛЕМ МОЖЕТ СТАТЬ ЛЮБОЙ
Диетологи составили список продуктов, способных заменить старение человека. По их мнению, «эликсир долголетия» – это 14 продуктов, которые без труда можно найти на полках сибирских магазинов и рынках.
Список прост: фасоль, черника, брокколи, овсянка, апельсины, желтая тыква, лосось, соя, шпинат, чай, помидоры, индейка, орехи и йогурт.
Овсянка дает нам белок, витамины и железо, черника полезна для глаз. С рыбой мы получаем жирные ненасыщенные кислоты. Кстати, рыбу можно есть любую, не только лосось: постные минтай и навага – хороший источник микроэлементов. В сутки человеку нужно всего-то 10 см
рыбного брюшка! Брокколи можно с успехом заменить на квашеную капусту, 200 г
которой дает нам суточную норму аскорбиновой кислоты.
Индейку диетологи ввели в этот список как диетическое мясо птицы. Ее можно заменить на окорочка, если не есть кожицу: она слишком жирна и потому только навредит организму. Орехи или семечки нам нужно есть обязательно, ведь они содержат магний и селен. Кстати, при нехватке селена организм стареет гораздо быстрее. Но и усердствовать с орехами тоже не надо: калорийность их в 2,5 раза выше калорийности белого хлеба. Йогурты лучше пить не сладкие, самодельные: можно смешивать любой кисломолочный продукт с фруктами. А сою лучше всего вообще не есть: отношение к ней науки неоднозначно.
Необходимы нам каждый день и помидоры. Они содержат ликопины – вещества, которые выводят канцерогены из организма, т.е. являются мощным противораковым средством. При этом необязательно покупать помидоры, которые зимой в магазине стоят недешево – достаточно есть кетчуп, лечо, томатную пасту, соус или пить томатный сок. Минимальное количество томата, необходимое нашему организму, – одна столовая ложка в день.
Нельзя забывать и о молочных продуктах. Ведь 20 г
сыра или 50 г
творога, съедаемые каждое утро, спасут в старости от такой неприятной болезни, как остеопороз.
И без хлеба нам тоже не обойтись. В хлебе из муки грубого помола с отрубями много магния. Он стоит дороже, но если учесть, что норма человека в сутки – не больше 150 г
, на три дня одной булки ему хватит. Белый хлеб, напротив, не содержит ни витаминов, ни клетчатки и ведет организм к ожирению. Отруби же дают дефицитные для нас пищевые волокна. Одна – три столовые ложки отрубей, запитых половиной стакана воды, утолят голод. Они способствуют похуданию, потому как совершенно не усваиваются нашим организмом и являются ценной пищей для бактерий нашего желудка. Отруби можно заменить овощами, но тогда человек должен съедать 400 г
разных овощей.
Диетологи считают, что питаться нужно не менее четырех раз в день, тогда как, по их исследованиям, большинство делают это всего лишь два-три раза. А 20% населения Кузбасса вообще питаются один-два раза! По мнению врачей, таких «едоков» ждет ранний атеросклероз и быстрая смерть. Они считают, что режим питания соблюдать нужно, но не по часам, а по ощущениям организма. Хочешь есть – садись за стол. Не хочешь – жди, когда наступит голод.
Ученые также определили: если воды в организме мало, старение кожи идет гораздо быстрее. Поэтому врачи рекомендуют пить круглый год, каждый день не меньше полутора литров воды. Желательно пить не кипяченую, не минеральную, не из под крана, а простую бутылированную воду. Просыпаешься – выпиваешь стакан воды, а через 30-40 минут завтракаешь – аппетит после воды в норме.
Завтракать нужно тоже с умом. Оказывается, ни в коем случае нельзя на завтрак есть сладкий йогурт, и, тем более, кормить им ребенка. Наш организм так устроен, что для переработки сладкого он выделяет инсулин два раза. Первая порция переработала углеводы, а вторая начинает стимулировать голод – не более чем через полтора часа человек очень захочет есть. Завтрак, прежде всего, обязательно должен быть у каждого. С утра нужно есть плотно, несмотря на то, что не хочется. Это всего лишь пищевая привычка, которую можно «перевоспитать» на новый лад всего за три – четыре недели. А научившись завтракать, человек сможет поддерживать свой вес в норме.
В течение дня врачи советуют перекусывать через каждые два-три часа. Для этого они рекомендуют выбирать овощи и фрукты, орешки, кефир, и прочие «здоровые» продукты. Зато вечером нельзя есть много и особенно – быстро. После голодного дня клетки нашего организма испытывают стресс и начинают синтезировать жир с удвоенной силой. И ни в коем случае нельзя есть ночью. По рекомендации диетологов. У желудка тоже должен быть отдых – не менее десяти часов в сутки.
КСТАТИ
Врачи советуют побольше питаться тем, что растет в нашей тайге, – папоротником, черемшой, кедровыми орехами и ягодами – смородиной, малиной, кислицей, облепихой, шиповником, земляникой. Столовая ложка смородины решает проблему витамина С на весь день. Папоротник и колба дают нам пищевые волокна, йод. А зимой заморским фруктам лучше предпочесть бабушкино варенье, сваренное по типу «пятиминутки», или перетертую ягоду с сахаром. Замороженные домашние ягоды и фрукты тоже сохраняют все витамины и являются существенным подспорьем нашему организму в холодное время года.
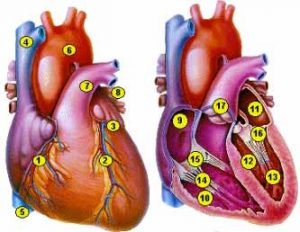
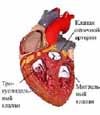 Между левым предсердием и левым желудочком находится митральный (двухстворчатый) клапан, между правым предсердием и правым желудочком — трикуспидальный (трёхстворчатый). Аортальныё клапан находится между левым желудочком и аортой, клапан лёгочной артерии — между лёгочной артерией и правым желудочком.
Между левым предсердием и левым желудочком находится митральный (двухстворчатый) клапан, между правым предсердием и правым желудочком — трикуспидальный (трёхстворчатый). Аортальныё клапан находится между левым желудочком и аортой, клапан лёгочной артерии — между лёгочной артерией и правым желудочком.





