Заболевания желудочно-кишечного тракта встречаются у всех групп населения, и являются одними из наиболее распространенных в сравнении с патологиями других органов. Статистические данные свидетельствуют о том, что около 95% населения в той или иной степени нуждается в регулярных консультациях гастроэнтеролога.
Разные заболевания имеют различные предрасполагающие факторы, например, группой риска по язвенной болезни являются мужчины в возрасте 20-40 лет, а злокачественные новообразования встречаются чаще у людей старше 50 лет. Кроме того, имеет значение пол человека: раковые заболевания в 2 раза чаще встречаются у мужчин, а патологии секреторного аппарата ЖКТ в 3-5 раз чаще развиваются у женщин. К группе риска по заболеваниям желудочно-кишечного тракта относятся и люди, имеющие отягощенную наследственность по таким патологиям.
Симптомы заболеваний ЖКТ очень многообразны и напрямую зависят от того, какой именно орган поражен. К общим признакам, сопровождающим патологии пищеварительной системы, относятся: боль в животе различной интенсивности и локализации, отсутствие аппетита, отрыжка и изжога, тошнота и рвота, похудание, расстройства стула, общая слабость, метеоризм.
Основные причины, которые провоцируют развитие патологий ЖКТ: избыточный вес, курение, злоупотребление алкоголем, неправильное питание и нарушение его режима, стрессы, заболевание сахарным диабетом, злоупотребление газированными напитками и кофе, низкая физическая активность, инфекционные поражения организма.
Профилактика заболеваний желудочно-кишечного тракта
1) Соблюдайте условия питания и его режим. Полезным будет частое питание, разделенное на мелкие порции. Нежелательно пропускать приемы пищи, особенно завтраки. Перед едой обязательно необходимо тщательно мыть руки и все те продукты, которые не будут подвергнуты тепловой обработке. Это обезопасит ваш организм от проникновения в него болезнетворных микроорганизмов.
2) Соблюдайте правильный рацион питания. Полезным будет снижение употребления жареной, жирной, копченой, пересоленной еды. Кроме того, необходимо увеличить в рационе содержание клетчатки (овощи и фрукты, хлеб с отрубями, каши). Употребляйте как можно больше грубоволокнистой пищи, свежих салатов, старайтесь использовать при готовке меньше уксуса и подобных ему компонентов.
3) Избегайте переедания. Питайтесь в меру, помните, что стандартная порция пищи не должна превышать 300-400 мл, если ее представить в жидком состоянии. С другой стороны, нельзя заставлять себя голодать, питаться необходимо упорядоченно и правильно.
4) Контролируйте массу своего тела. Если вы имеете избыточный вес, то необходимо попытаться похудеть. Помните, что делать это нужно правильно:
снижение веса не должно составлять более 0,5 кг для женщин и 1 кг для мужчин в неделю.
5) Откажитесь от алкоголя полностью или сведите его потребление к минимуму. Максимальная безопасная доза употребления алкоголя составляет не более 30 мл этанола для мужчин и 20 мл для женщин в день. Помните также, что некачественные алкогольные напитки содержат различные красители, химические компоненты, избыточное количество сахара, консерванты и ароматизаторы. Все эти вещества пагубно влияют на пищеварительную систему. Потребляйте только натуральные, чистые и качественные алкогольные напитки, а лучше откажитесь от них вовсе.
6) Откажитесь от курения. При воздействии на организм никотина не существует «нормальной» или минимальной дозы. Чтобы действительно снизить уровень патологического воздействия смол и никотина на органы пищеварения, необходимо отказаться от курения полностью.
7) Научитесь справляться со стрессовыми ситуациями. Старайтесь не нервничать, гуляйте, отдыхайте и полноценно высыпайтесь. Подобные меры не только улучшат состояние пищеварительной системы, но и укрепят ваше здоровье в целом.
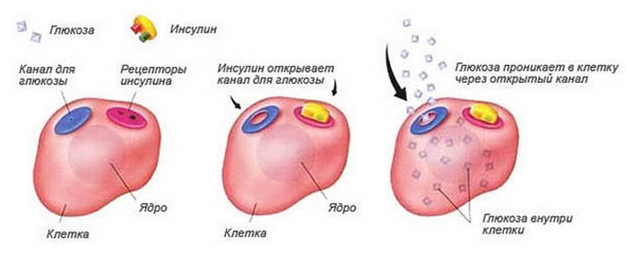
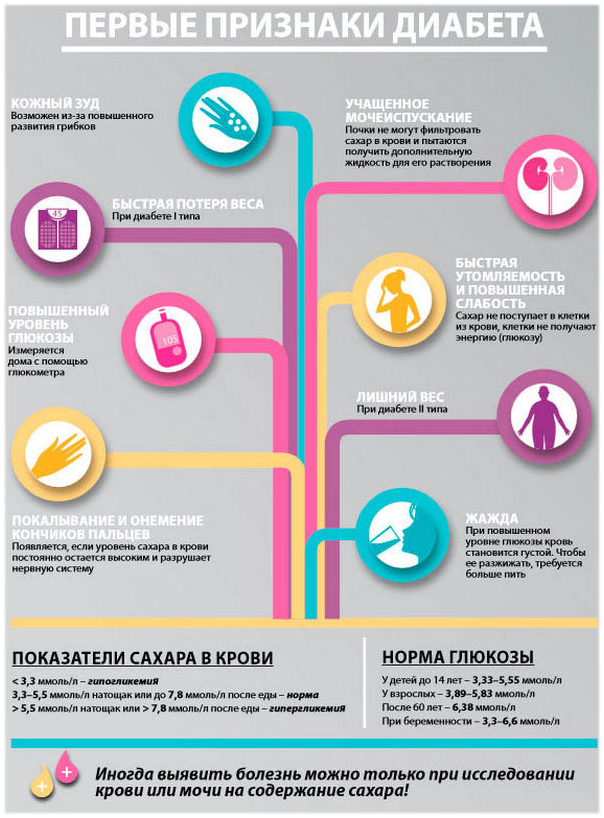
8) При сахарном диабете необходимо тщательно контролировать заболевание. Не пренебрегайте рекомендациями вашего лечащего врача, правильно питайтесь, внимательно следите за самочувствием и контролируйте содержание сахара в крови. При появлении болезненных ощущений в желудочно-кишечном тракте необходимо немедленно проконсультироваться со своим врачом с целью предотвращения развития осложнений.
9) Ограничьте употребление газированных напитков и кофе. Безопасная доза кофе составляет в день 300-400 мл готового натурального напитка (2-3 кофейные чашки). Газированных напитков также необходимо пить как можно меньше. Желательно ограничиться одним стаканом за день или полностью от них отказаться.
10) Больше двигайтесь. В норме интенсивная двигательная активность взрослого человека должна составлять минимум 150 минут в неделю. При недостаточности этого показателя постарайтесь его повысить, например, занявшись спортом.
Ни для кого не секрет, что пищеварительный тракт играет очень важную роль в жизнедеятельности организма. С его помощью мы получаем витамины, микроэлементы, белки, жиры, углеводы, клетчатку и полезные кислоты. Часть из них служит строительным материалом для клеток, обеспечивает нас энергией. Другие вещества способствуют бесперебойному функционированию органов и систем. Поэтому заболевания ЖКТ могут не только нарушить нормальный ритм жизни человека, но и серьезно отразиться на его здоровье.
ПАМЯТКА ДЛЯ НАСЕЛЕНИЯ
Профилактика заболеваний желудочно-кишечного тракта (ЖКТ)
Желудочно-кишечный тракт — это система органов, куда поступает и где расщепляется пища, откуда всасываются вещества, необходимые для жизнедеятельности организма, и выводятся не усвоившиеся остатки пищи.
Если желудочно-кишечный тракт работает слаженно, как конвейер, и питание сбалансировано, то человеку обеспечено хорошее самочувствие и работоспособность, он редко болеет, быстро справляется с заболеваниями, у него хороший эмоциональный и физический тонус.
Статистика показывает, что больше девяноста процентов городского населения во всем мире страдают теми или иными заболеваниями ЖКТ. Между тем, более половины людей, с заболеваниями желудочно-кишечного тракта, даже не подозревают о них. Это происходит по той причине, что большинство заболеваний до определенного времени не дают знать о себе, так как организм подавляет их при помощи иммунитета. А когда организм становится неспособен справляться с развивающимся заболеванием, начинают проявляться первые симптомы. К сожалению, в большинстве случаев только после появления симптомов человек решает, что пришло время обратиться за помощью к специалисту. А ведь всего лишь элементарная профилактика помогает предупредить многие заболевания ЖКТ. Причинами заболеваний ЖКТ могут являться – нарушение режима питания, привычка питаться всухомятку, перекусами или фаст-фудом (блюдами быстрого питания: гамбургер, сэндвич, хот-дог, пицца, шаурма, картофель фри и др.), употребление сладких газированных напитков и алкоголя, жареного, острого и т.д. Питание человека должно быть разнообразным и соответствующим затрачиваемой энергии. Кроме того, необходимо всегда помнить о соотношении между такими питательными веществами, как белки, жиры и углеводы.
Причиной расстройства процесса пищеварения может быть соблюдение строгих диет для похудения. При любом нарушении пищеварительного процесса необходимо проконсультироваться у специалиста. Своевременное посещение специалиста в области гастроэнтерологии даст возможность предупредить обострение заболевания и переход его в хроническую форму. Стресс может настолько крепко быть связан с функционированием желудочно-кишечного тракта, что любое мало-мальски сильное переживание будет отражаться на работе кишечника. Выделяют даже такое явление, как медвежья болезнь, когда перед каким-то важным событием в жизни у человека возникает запор. Или, к примеру, перед важным мероприятием может наблюдаться противоположное расстройство кишечника – диарея. Всему виной в таких случаях переживания. Профилактика заболеваний ЖКТ и нарушений процесса пищеварения предполагает умение эффективно бороться со стрессами. Стрессовые кишечные проблемы, как правило, носят преходящий характер, поэтому с ними можно бороться при помощи приема натуральных успокоительных препаратов, например, настойки пустырника или корней валерианы. Между тем, если такие расстройства начинают возникать регулярно, никакие успокоительные не помогут. Другая мера профилактики заболеваний ЖКТ – это налаживание сбалансированного режима питания. Это не означает, что из рациона питания следует исключить все вредные продукты питания, но предельно сократить их количество стоит постараться. При изменении рациона питания необходимо следить за проявлением возможных признаков кишечных заболеваний – отрыжка и изжога, тошнота и бурление в животе. Причиной возникновения группы симптомов – накопления газов в животе, урчания и метеоризма, нерегулярного стула – может служить чрезмерное напряжение гладкой мускулатуры кишечникам, усугубленное нарушением кишечной микрофлоры. Для установления конкретного возбудителя проводится ряд специфических гастроэнтерологических исследований.
Сохранение здоровья – это, прежде всего, ваша забота. Берегите и любите себя. При первых тревожных симптомах, не откладывая, обратитесь к специалисту, который либо избавит вас от беспокойства, либо вовремя назначит необходимое обследование и лечение.
Памятка для населения
Запор. Способы решения проблемы
Запор является самым распространенным нарушением функции кишечника, которым в России страдает около 70% людей старшего возраста. Функциональный запор часто выявляется и у детей, по данным статистики, в лечении нуждаются до 30% российских детей.
Запор — это не шутки. Иногда это болезненно. Причиной инертности кишечника могут быть дефицит волокон в диете, недостаточное количество жидкости, стресс, лекарственные препараты, или недостаток физических упражнений. Ниже мы рассмотрим все эти факторы и способы, как улучшить положение.
Достаточно ли вы пьете? Первое, что надо сделать человеку, страдающему запорами — это проверить свою диету. Основными пунктами меню для борьбы с запорами являются диетические волокна и жидкость. Необходимо большое количество и того и другого, чтобы стул был мягким и свободно проходил через толстую кишку. Сколько же жидкости и сколько волокон требуется? В рационе каждого взрослого человека должно быть минимум 6 — 8 стаканов жидкости. Подходит любая жидкость, но лучше всего вода.
Ешьте больше клетчатки. Взрослым рекомендуется поглощать ежедневно 20—35 г диетических волокон, 30 г тем, кто страдает запорами. Откуда берутся волокна? Источником диетических волокон являются сложные углеводы: цельные зерна, фрукты и овощи. Если тщательно выбирать еду, совсем не трудно получать ежедневно 30 г волокон: 1/2 чашки зеленого горошка, например, даст 5 г, 1 маленькое яблоко — 3 г, а тарелка отрубей — целых 13г. Больше всего волокон содержится в сваренных бобах, черносливе, инжире, изюме, кукурузных хлопьях, овсяной крупе, грушах и орехах, но увеличивайте количество волокон постепенно, чтобы вас не мучили газы.
Займитесь спортом. Вы знаете, что физические упражнения полезны для сердца, а знаете ли вы, что они полезны и для работы кишечника? Регулярные упражнения имеют тенденцию бороться с запорами, заставляя пищу быстрее двигаться по кишечнику.
Посмейтесь, как следует. Хороший душевный смех может помочь при запоре двумя путями. Он массирует кишечник, что благоприятствует перевариванию, и, кроме того, помогает освободиться от стресса.
Принимать ли слабительное? Имеющиеся в широкой продаже слабительные средства обычно выполняют свое предназначение, но к ним очень быстро кишечник привыкает, а запор может усугубиться. Знайте, что разные слабительные действуют по-разному. Во многих аптеках, рядом с химическими слабительными, вы найдете другую категорию с отметкой «естественные» или «растительные» слабительные средства. Основным ингредиентом этих препаратов является растолченное семя псиллиум (семя подорожника блошиного). Это суперконцентрированная форма волокон, к которым в отличие от химических слабительных средств нельзя привыкнуть, и, в общем, она безопасна даже при длительном пользовании. Проблема многих слабительных средств с псиллиумом состоит в том, что они довольно дорогие. Но можно приготовить средство самому, помолоть 2 части псиллиума с 1 частью льняных отрубей и 1 частью овсяных отрубей (все это можно купить), смешать ингредиенты с водой и принимать каждый вечер около 21 часа.
Время от времени ищите быстрого облегчения. Если вы действительно чувствуете себя очень плохо, ничто не прочистит ваш кишечник так быстро, как клизма или свечи. Для редкого использования они очень подходят. Однако, при частом обращении к ним вы рискуете заполучить ленивую толстую кишку. Делайте клизмы только с чистой водой или с физиологическим раствором, но никогда не пользуйтесь мыльным раствором, так как он может вызвать раздражение. А когда идете в аптеку за свечами, выбирайте только с глицерином.
Пересмотрите свои лекарства и добавки. Существует целый ряд лекарств, которые могут вызвать или усугубить запор. Среди общеизвестных виновников — антациды, содержащие алюминий или кальций, антигистаминные препараты, лекарства от болезни Паркинсона, добавки кальция, мочегонные, наркотики, снотворные и антидепрессанты.
Ешьте понемногу. Человеку со спастической толстой кишкой следует избегать обильной пищи, которая растягивает кишечный тракт и таким образом усугубляет запор.
Будьте осторожны с травами. Существует множество трав для борьбы с запорами. Особенно хорошо используются сок алоэ, сиена, ревень медицинский, каскара саграда, корень одуванчика и семя подорожника. Некоторые, например, каскара саграда могут быть очень эффективны, но следует с ней быть осторожным, так как возможно привыкание кишечника.
Не напрягайтесь. Как бы ни было это соблазнительно, не старайтесь избавиться от запора ценой невероятных усилий. Это неразумно: вы рискуете заполучить геморрой и анальные трещины, а это не только больно, но может, кроме того, усугубить запор, сузив анальное отверстие. К тому же напряжение может повысить артериальное давление и снизить частоту сердцебиения.
Альтернативный путь: Обходите скользкое масло
«Исключите из своей диеты все растительные масла, отжатые из овощей, оливок, сои, и, возможно, хронические запоры будут меньше беспокоить вас. Проблема с растительными маслами заключается в том, что они образуют в желудке пленку, которая затрудняет переваривание углеводов и белков в тонкой кишке. Адекватное переваривание задерживается до 20 часов, вызывая образование газов и токсинов, которые накапливаются в толстой кишке. Но эти же масла в своих естественных формах, например в орехах, авокадо, кукурузе, освобождаются постепенно, не образуя никаких масляных пленок, задерживающих пищеварение и вызывающих запор. Эти масла, являются здоровыми и питательными компонентами диеты.
Памятка для населения
ЗАПОР. Профилактика и лечение
Диета, слабительные средства, фитотерапия, физические упражнения для усиления перистальтики.
Диета
- Ешьте продукты с лёгким слабительным эффектом — это хлеб чёрный или пшеничный грубого помола, кисломолочные продукты, овощные соки, фрукты и овощи (свежие, кислые, сухие), пшено, гречневая крупа, неочищенное растительное масло. В последнем, кстати, нет холестерина. Он содержится только в животных жирах.
- Жидкости — минимум полтора литра в день.
- Не употребляйте продукты газообразующие ( бобовые, капусту, шпинат, щавель, редьку, редис), содержащие эфирные масла (лук, чеснок) и скрепляющие ( крепкий чай, какао, красное вино, чернику, рис, кисели).
- Ешьте 4-5 раз в день, как можно меньше подвергая пищу обработке.
- Используйте уникальные слабящие свойства клетчатки! Ешьте пшеничные отруби, льняное семя, морскую капусту во всех видах — там её много. Начните с 2 ч.л. отрубей; залейте их кипятком на 1 час, потом слейте воду и ешьте вместе с едой (или за 3 часа до еды). Если эффекта нет, увеличивайте дозу до 6 ложек в день, а когда стул наладится — снова снижайте.
- Обратитесь к растительным препаратам — экстракт или настойка жостера, корень ревеня, корень солодки, слабительные чаи. Однако не увлекайтесь! Даже принимая растительные препараты, следует делать перерывы, иначе возникнет зависимость от них и ваш кишечник никогда больше не сможет работать сам. Используйте их только как искру зажигания для вашего «мотора».
- Принимайте сидячие тёплые ванны с самомассажем живота (по 5 минут через день), тёплые хвойные ванны (по 20 минут через день).
- Займитесь посильным спортом, ведите активный образ жизни. Если много нервничаете – принимайте валериану, меньше курите и откажитесь от кофе.
Слабительные средства
Отвары и кисели из отрубей с медом.
По утрам натощак пить по стакану воды с соком лимона и одной чайной ложкой меда.
Смесь 1. Ошпаренные и промытые сухофрукты (какие есть) замочить с вечера. Утром добавить просушенные на сковороде молотые отруби, молотую проросшую пшеницу, мед – по вкусу. Есть натощак по 1-2 столовой ложке.
При хронических запорах (и гастрите) 100 г толстых листьев алоэ смешать со 100 г меда. Принимать по чайной ложке 3 раза в день за 20 минут до еды в течение трех недель.
Смесь 2: Ошпарить и тщательно промыть примерно равные части (полчашки) изюма, чернослива без косточек, сухих яблок, фиников, инжира, кураги или урюка без косточек. Все провернуть через мясорубку. Добавить в смесь по полчашки молотого льняного семени, жидкого меда, молотых орехов и все тщательно перемешать в вязкую массу вместе со слизистым настоем льняного семени, приготовленного отдельно. Массу сложить в банку с крышкой и хранить в холодильнике. Есть утром натощак, днем за полчаса до обеда и на ночь, перед сном. Сначала по чайной ложке, а если эффекта не будет, то по десертной.
Смесь 3. Одну-две чайных ложки льняного семени залить с вечера ½ стакана холодной воды. Утром добавить тертое яблоко или тертую морковь, промытый и пропаренный изюм, мед по вкусу. Есть натощак по 1-2 столовой ложки.
Смесь 4. 1 чайную ложку льняного семени замочить на ночь ½ стакана холодной воды. Утром смешать с простоквашей, медом и соком — по вкусу. Пить натощак по полстакана.
При хронических запорах (и гастрите) 100 г толстых листьев алоэ смешать со 100 г меда. Принимать по чайной ложке 3 раза в день за 20 минут до еды в течение трех недель.
Фитотерапия
10 г плодов аниса обыкновенного поместить в эмалированную посуду, заварить 200 мл кипятка, накрыть крышкой и кипятить на плите при слабом нагреве в течение 15 мин., затем настоять 20 мин. и процедить; принимать жидкую часть настоя по 1/4 стакана 3—4 раза в день как слабительное средство.
20 г облиственных верхушек почечуйной травы (горец почечуйный) заварить в эмалированной посуде 200 мл кипятка, накрыть крышкой и кипятить на плите при слабом нагреве в течение 15 мин., затем настоять 1—2 часа и процедить; принимать жидкую часть настоя по 2 столовые ложки 4—5 раз в день.
20 г плодов жостера слабительного поместить в эмалированную посуду, заварить 200 мл кипятка, накрыть крышкой и кипятить на плите при слабом нагреве в течение 15 мин., затем настоять 2 часа и процедить; принимать жидкую часть настоя по 1/2 стакана 2—3 раза в день.
15 г облиственных верхушек зверобоя продырявленного заварить в эмалированной посуде 200 мл кипятка, накрыть крышкой и кипятить на плите при слабом нагреве в течение 15 мин., после чего настоять 45 мин. и процедить; жидкую часть настоя принимать по 1 чайной ложке 6 раз в день.
Столовую ложку плодов крыжовника обыкновенного поместить в эмалированную посуду, заварить 200 мл кипятка, накрыть крышкой и кипятить на плите на медленном огне 15 мин., затем охладить, процедить, к жидкой части отвара добавить по вкусу сахар; принимать по 1/4 стакана 4 раза в день.
10 г измельченных корней левзеи сафлоровидной залить в бутыле (емкостью 0,5 л) 100 мл 40% питьевого спирта (водки), закрыть пробкой и настоять 1 месяц; принимать настойку по 30—40 капель с 1/2 стакана кипяченой воды 3 раза в день.
2 чайные ложки измельченных корней одуванчика лекарственного залить 200 мл холодной кипяченой воды, настоять 8 часов, процедить; принимать жидкую часть настоя по 1/4 стакана 4 раза в день перед приемом пищи.
15 г плодов тмина обыкновенного заварить в эмалированной посуде 200 мл кипятка, накрыть и кипятить на плите при слабом нагреве 15 мин., затем настоять 1—2 часа и процедить; принимать жидкую часть настоя по 1 столовой ложке 3 раза в день
Предупреждение. Если вы принимаете слабительные таблетки, помните, что допустимы только травяные, но не солевые: они не безвредны для почек.
Физические упражнения для усиления перистальтики
1. Ритмично напрягать брюшной пресс. Подтягивать с силой бедра к животу (активно или пассивно).
2. Сидя: движения косца – повороты туловища влево и вправо, помогая одновременно взмахом обеих рук в стороны.
3. Выдохнуть наполовину воздух, втянуть с силой живот и резко вытолкнуть его обратно. Делать это упражнение, сидя или лежа по 10 раз за один прием. Перевести дыхание и повторить цикл 5-10 раз.
4. Внешний массаж сигмовидной кишки: резко пальпировать точку в 5-7 см левее пупка. Делать по 30-40 сильных толчков кряду.
«Скажем «Нет!» вредной еде!»
В современном мире в связи с частым стрессом и неправильным питанием всё больше людей сталкиваются с проблемами желудочно-кишечного тракта. Дешевые еда, фаст-фуд, чипсы и прочие «радости жизни» не только не полезны, но и действительно вредны организму. В результате, всё больше людей страдают заболеваниями органов пищеварения.
Очень важно следить за состоянием желудка и кишечника, так как они составляют основу пищеварительной системы. Если происходит сбой в работе кишечника, то это может проявиться в таких явлениях как повышенный метеоризм, изменения в цвете стула, дисбактериоз, запоры или диарея. Во всех этих случаях понятно, что в организме произошел сбой и следует не затягивать обращение к врачу.
Чтобы этого не произошло, нужно придерживаться некоторых правил:
Важно каждый день выпивать от 1,5 до 3 литров воды. Именно чистой, не газированной воды, а не чая, кофе, сока и т.д. Это жидкости, которые не компенсируют потерю воды организмом. Не стоит забывать про стакан воды утром, перед завтраком и за полчаса до еды в течение дня — это улучшает пищеварение и помогает вывести все неблагоприятные вещества из организма.
Спиртные напитки необходимо исключить! Алкоголь наносит значительный вред органам пищеварения.
Не употребляйте пищу быстрого приготовления! Фаст-фуды негативно влияют на желудок, а также на кишечник, убивая благоприятную микрофлору.
Жареное, острое и соленое – конкретный враг вашего желудка. Нужно свести к минимуму их употребление, которое отрицательно сказывается на пищеварении. Лучше готовить пищу на пару, варить или запекать.
Сильнодействующие препараты нужно принимать только на сытый желудок, иначе существует большой риск заработать гастрит, а ведь это боль и дискомфорт в животе.
Старайтесь уделять время для отдыха и полноценного сна. Определите свой режим сна, желательно спать не менее 8 часов.
Пищеварительный тракт играет очень важную роль в жизнедеятельности организма. С его помощью мы получаем витамины, микроэлементы, белки, жиры, углеводы, клетчатку и полезные кислоты. Часть из них служит строительным материалом для клеток, обеспечивает нас энергией. Другие вещества способствуют бесперебойному функционированию органов и систем. Поэтому заболевания ЖКТ могут нарушить нормальный ритм жизни человека и серьезно отразиться на его здоровье.